TƏCİLİ YARDIM ŞÖBƏSİNDƏ DƏRİ VƏ YUMŞAQ TOXUMA İNFEKSİYALARINA YANAŞMA
Dəri və yumşaq toxuma infeksiyaları, yüngül gedişli infeksiyadan həyati təhlükəli nekrotizan infeksiyalara qədər fərqli klinik əlamətlərlə görülə bilər. DYTİ törədiciləri coğrafi xüsusiyyətlər, xəstənin immuniteti və risk faktorlarına görə dəyişir. Xəstələrin yaşadığı coğrafi bölgə, səyahət anamnezi, travma varlığı, heyvan təması, əməliyyat keçmişi, immun sistemin vəziyyəti həm klinik gedişat həm də diaqnoz və müalicənin təyinatında əhəmiyyətli rola malikdir. Xəstəylə əlaqəli bəzi vəziyyətlər DYTİ riskini artırır. Bunlar arasında yaş (uşaqlar və yaşlılar), yanaşı gedən xəstəliklər( diabet, xronik böyrək çatışmazlığı, aspleniya və s.), immun çatışmazlıq (HİV, kimyaterapiya, radioterapiya), qan dövranı pozğunluqları (arterial və ya venoz çatışmazlıq, limfatik ödem və s.), piylənmə, alkol və vena daxili maddə istifadəsi, uzun müddət xəstəxana yatışı və invaziv müdaxilə, heyvan təması aiddir.
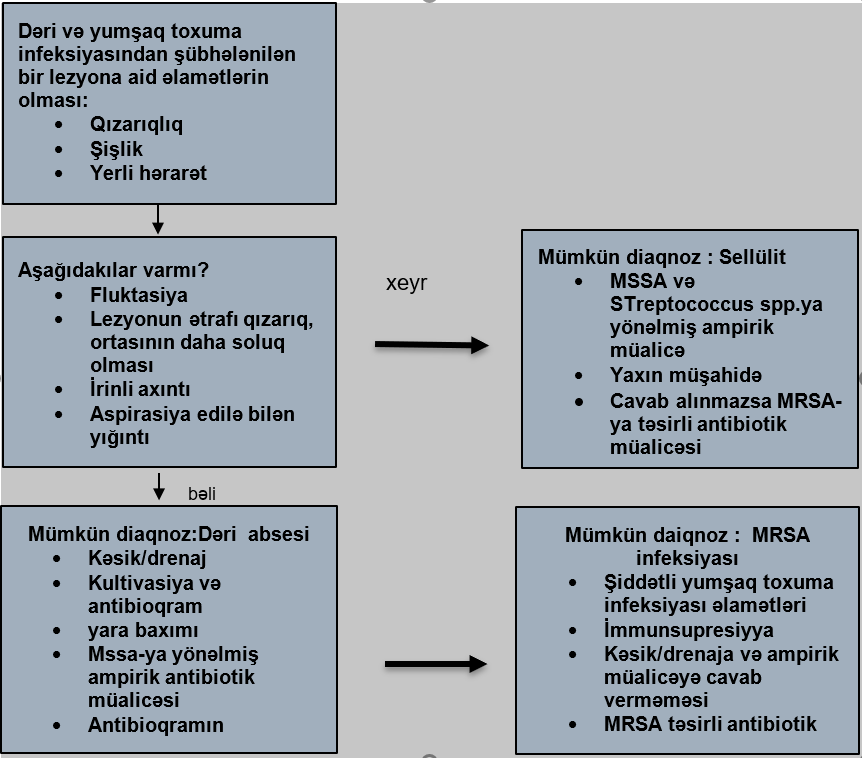
Ambulator antibiotik müalicəsi, mental dəyişiklikləri olmayan, hemodinamik stabil xəstəyə tətbiq edilir. Oral müalicədə amoksasilin-klavulunat turşusu və sefaleksin, pensilin allergiyası olanlarda klindamisin məsləhət görülür.
Dərin və ya nekrotizan infeksiyası olan, əvvəlki ambulator müalicəyə cavabsız, hemodinamik vəziyyəti stabil olmayan, immun çatışmazlığı olan xəstə xəstəxanaya yerləşdirilir və parenteral müalicəsi başlanır. Ampisilin-sulbaktam, sefazolin və seftriakson, pensilin allergiyası olanlarda klindamisin məsləhət görülür.
İmpetigo
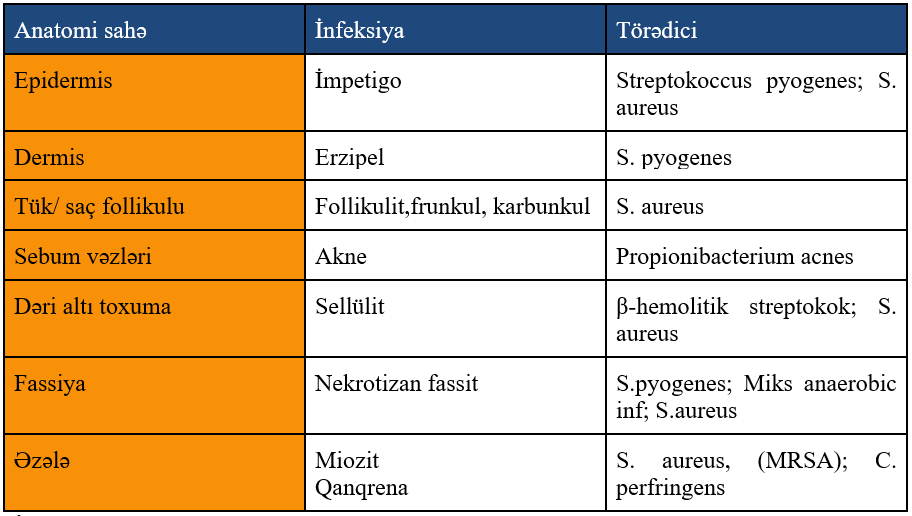
Bütün bakterial dəri infeksiyalarının 50-60%ni təşkil edir. Kiçik travmalar ( həşərat dişləməsi), gigiyenanın pis olması, yaz ayı, nəmli hava risk fatorlarıdır. Bulloz və bulloz olmayan formaları vardır. Bulloz olmayan formanın törədicisi S.aureus, S.Pyogenes, bulloz formanın isə S.aureusdur. Partlamış bulloz lezyonların ətrafında skvamoz toxumaların yaranması patoqnomik əlamətidir.
Müalicə: Uyğun təmizlik və gigiyenaya riayət edilməsi. Topikal olaraq Mupirosin məlhəm (2%li gündə 3 dəfə 7-14 gün müddətində) lokalizə infeksiya sahələrində istifadə olunur. Sefaleksin və ya klindamisin geniş sahələr tutulduğunda və ya topikal müalicənin praktik olmadığı vəziyyətlərdə verilir.
Sellülit
Klinik olaraq irinli və irinli olmayan olaraq ayrılan dermisin və dəri altı toxumanın infeksiyasıdır. İrinli sellülit , axınıtısı vəya altda bir absesi olan dəri və yumuşaq toxuma infeksiyasıdır. İrinli olmayan sellülitdə isə axıntı, eksuda və ya abses yoxdur. Sellülitdə infeksiyalaşmış toxuma həssas , eritemli və ödemlidir, sağlam toxumadan sərhəd ilə ayrılmır. “Portağal qabığı” görüntüsü tipikdir. Əlamətlər yavaş yavaş əmələ gəlir. Hərarət, leykositoz xarekteristikdir. Daha çox aşağı ətraflar (bir tərəfli) və üzdə görünür.
Erzipel
Sellülitdən fərqi sağlam dəri ilə arasında konkret sərhədi olması və daha üst qatları əhatə etməsidir.Dəridən çıxıntılı görünüş. Portağal qabığı əlaməti erzipeldə də görünür. Sellülit və erzipelin diaqnozu klinik olaraq qoyulur. Rəngli dopler müayinəsi DVT riskini dəyərləndirmək üçün , dəri altı toxumanın USM-i abses varlığını inkar etmək üçün və rentgen müayinəsi osteomielit və ya nekrotizan yumuşaq toxuma infeksiyalarından şüphələnilirsə aparıla bilər.
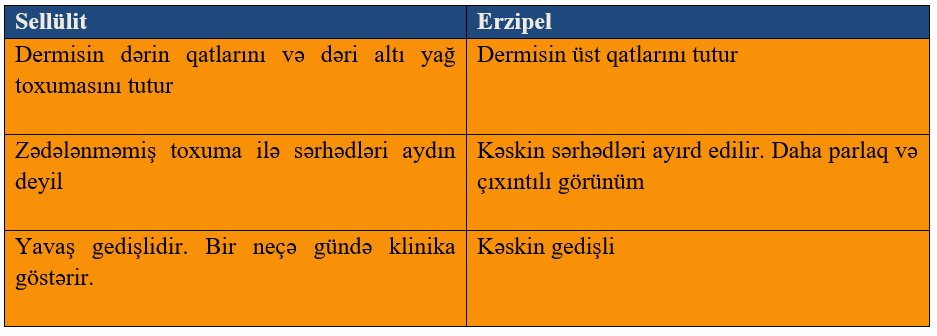
Azərbaycanda Sellülit və Erzipel diaqnozları bir ad altında- Qızıl yel diaqnozu olaraq klassifikasiya olunmuşdur

Müalicə
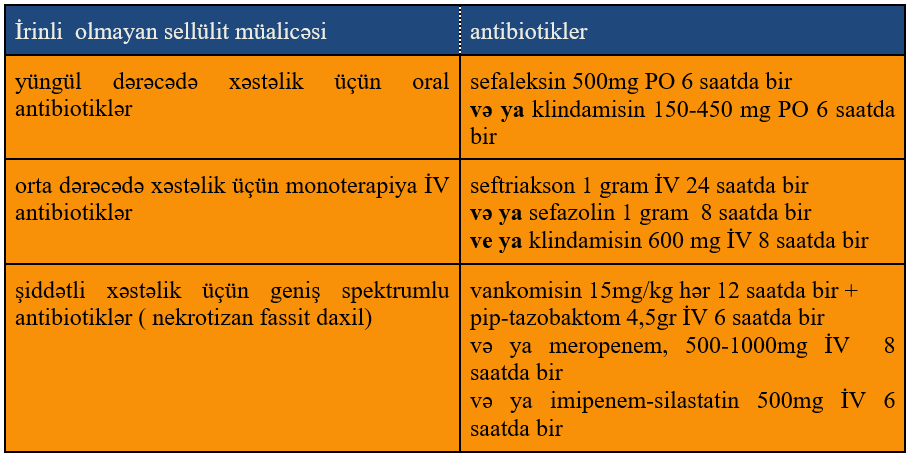
İrinli olmayan selllülit və erzipel üçün müalicə taktikası eynidir. Oral antibiotiklər yetərlidir. Axıntı və ya abses olmadıqda MRSA əhatə edəcək müalicəyə ehtiyac yoxdur. Diabetiklər, immun sistemi aşağı, periferik damar xəstəlikləri olan xəstəxana yatışı lazımlə xəstələrdə MRSA əhatə etmək düşünülməlidir. Abses aşkarlanmışsa boşaldılmalıdır.
Kimlər xəstəxanya yatırılmalıdır?
Sellülit aşağı ətraflarda 10 sm-dən geniş ərazini tutursa, sistemik əlamətləri varsa, periorbital nahiyəni tutursa, ev şəraitində baxımı mümkün deyilsə , yanaşı gedən xəstəliyi varsa xəstəxana şəraitində müalicə almalıdır.
- İnfeksiyalaşmış sahənin elevasiyasının təmin olunması.(ürək səviyyəsindən yuxarıda saxlanması)
- Soyuq kompressiyası
- Protokollara əsasən antibiotik seçimi:
İrinli sellülilit / Yumuşaq toxuma absesisinin müalicəsi
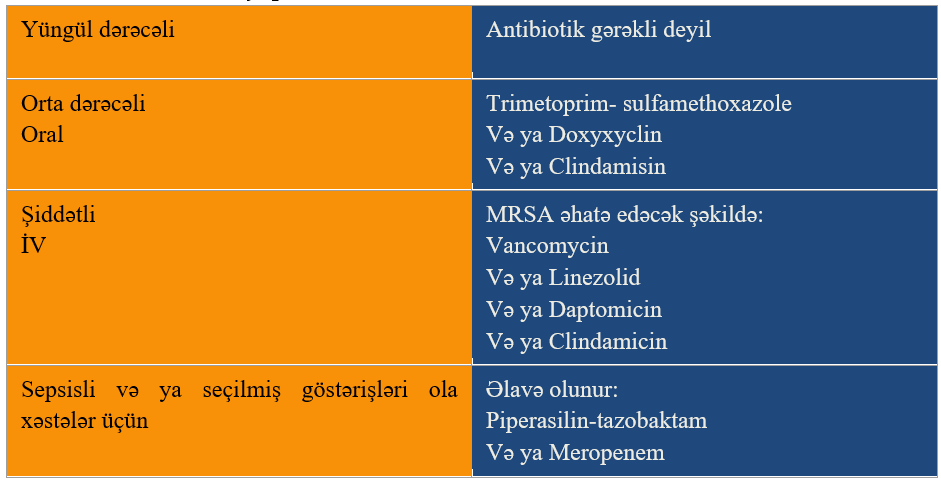
Nekrotizan Yumuşaq Toxuma İnfeksiyaları(NYTİ)
Acildə görülən yumuşaq toxuma infeksiyalarının çoxu sadə abseslər və sellülit olmasına baxmayaraq, nekrotizan fassit, piomiozit, klostridial mionekroz və Fournier qanqrenasının da daxil olduğu nekrotizan yumuşaq toxuma infeksiyaları da rast gəlinir. Xəstə qrupu tipik olaraq 50-60 yaşlarında olur. NYTİ klinik bir diaqnozdur, ancaq xəstəliyin ilk mərhələlərində diaqnozu çətindir. Müayinə ilə qeyri mütənasib ağrı klassik bir əlamətdir, ancaq ensefalopatiyalı və neyropatiyalı xəstələrdə bu olmaya bilər. Erkən dəri əlamətləri yüngül eritem və ya ödem, şişlik ən çox rast gəlinən klinik əlamətlərdir. Ən çox rast gəlinən tutulum yerləri aşağı ətraflardır , sonrasında isə perineal sahədir. Adətən NYTİ üçün klassik hesab olunan hemorragik bulla olduqca spesifikdir lakin sadəcə 25%də görülür.
- Tip 1 polimikrobial, Gram neqativ ve anaeroblar
- Tip 2 monomikrobial , S. pyogenes
- Tip 3 Clostridia növləri , qazlı qanqrena olaraq bilinir.
- Tip 4 göbələklər
Klinika
- Nekrotizan fassit
- Nekrotizan sellülit
- Nekrotizan miozit
Nekrotizan fassit müayinə əlamətləri.
- Şiddətli ağrı
- Tünd rəngli bulla
- Dəridə qanama
- Dəridə nekroz və ya ekximoz
- Dəridə soyulma
- İləriləmiş mərhələdə kutanoz hissizlik
- Sürətli iləriləmə
- Yumşaq toxumada qaz
Nekrotizan fassit dəri üzərində eritema kimi əlamətlərlə başlayıb infeksiyanın fassiya təbəqələrinə qədər dərinləşməsi ilə gedən ciddi klinik vəziyyətdir. 80% hallarda dəridəki infeksiyalaşma nəticəsində inkişaf edir. Bəzi xəstələrdə isə nadirən də olsa Bartholin vəzi absesi və ya perianal abses infeksiya mənbəyi ola bilər. 20% hallarda isə heç bir dəri infeksiyası olmadan yarana bilər.
Müalicə
Təcili cərrahi müdaxilə üçün cərrah konsultasiyası istənilməli, təkrari müdaxilə ehtiyyacı nəzərə alınaraq 24 saat sonrasında təkrar dəyərləndirilməlidir. Müdaxilə zamanı nümunə götürülməli aerob və aneorob kultivasiyaya göndərilməlidir.
Empirik antibiotik müalicəsi, geniş spektrumlu olmalı, həm aerob həm də anaerob bakteriyaları əhatə etməlidir. Vankomisin ( və MRSA təsirli digər seçimlər) +piperasilin-tazobaktam və ya karbapenem+ seftriakson+ metronidazol kombinasiyası başlanmalıdır.
NYTİ-nin acil dəyərləndirməsi ətraflı anamnez və fizik müayinə ilə başlamalıdır. Digər infeksion proseslərdən ayırd etmək üçün və ya diaqnozu inkar etmək üçün yetərli laborator testlər mövcud deyil. NYTİ üçün güclü şübhə varsa cərrahi konsultasiya geciktirilməməlidir. Bununla birlikdə laborator testlər xəstəliyin ciddiyətini aydınlaşdırmaqda köməklik edir. Mümkün NYTİ üçün laborator testlər, qanın ümumi analizi, tam biokimya paneli, CRP və qan kultivasiyasını əhatə etməlidir. NYTİ-da istifadə olunan laborator testlərin daxil olduğu müxtəlif skorlamalar mövcuddur.
Nekrotizan Fassitdə Laborator risk skoru (LRİNEC-Laboratory Risk Indicator for Necrotizing Fasciitis)
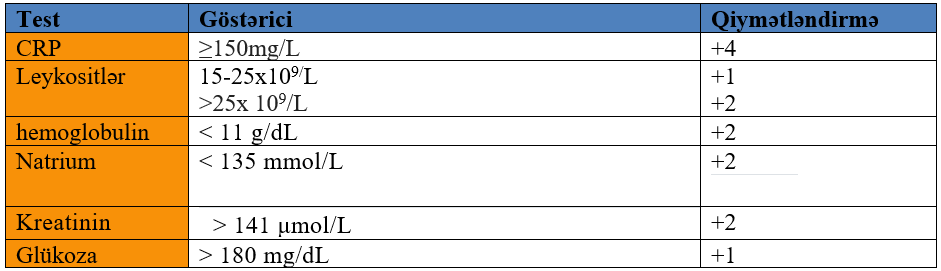
≥ 6 araştırma gərəkdirir. Score ≥ 8 yüksək risk. Bu Skorlama xəstəni cərrahi konsultasiyaya yönləndirməkdə həkimlərə kömək olur, lakin aşağı hesab diaqnozu inkar etmək üçün istifadə edilməməlidir.
- Acil həkimi cərrahın gəlməsinin gecikdiyi hallarda, NYTİ-nın yataq başında diaqnozu üçün neştər istifadə etməyi düşünməlidir. Şübhəli NYTİ olduğu yerə kiçik bir kəsik atmaqla həyata keçirilə bilər. Bu yaradan irin görünümlü maye çıxarsa diaqnoz təsdiqlənir. Yaradan maye çıxmırsa, həkim yaranı araşdırmalıdır. Əgər yaranın hər yerinə minumum müqavimətlə barmağını sala bilirsə diaqnoz təsdiqlənir. Bu müayinə ümumi cərrahın konsultasiya üçün hazır olduğu xəstəxanalarda lazımlı olmasa da, cərrah konsultasiyasının mümkün olmadığı vəziyyətlərdə təcili cərrahi müdaxilə üçün transveri sürətləndirir.
- Görüntüləmələrdən düz rentgenografiya, USM, KT və MRT NYTİ diaqnostikasında istifadə olunur. Yataq başında çəkilə bilinməsi və yumşaq toxuma qazlarını göstərə bilməsinə görə düz rentgenografiya istifadəsi məntiqlidir. Bu üsul NYTİ-ı inkar etmək üçün istifadə olunmamalıdır, ancaq xəstənin cərrahi əməliyyata alınmasına köməkçi ola bilər. Acildə MRTnin əlçatan olmaması və cavabın gec hazır olması istifadəsini məhdudlaşdırır. Çox vaxt MRT-ni gözləmək cərrahi müdaxiləni gecikdirir.
Hədəfə yönəlmiş USM NYTİ diaqnozunun daha sürətli qoyulmasına kömək edir
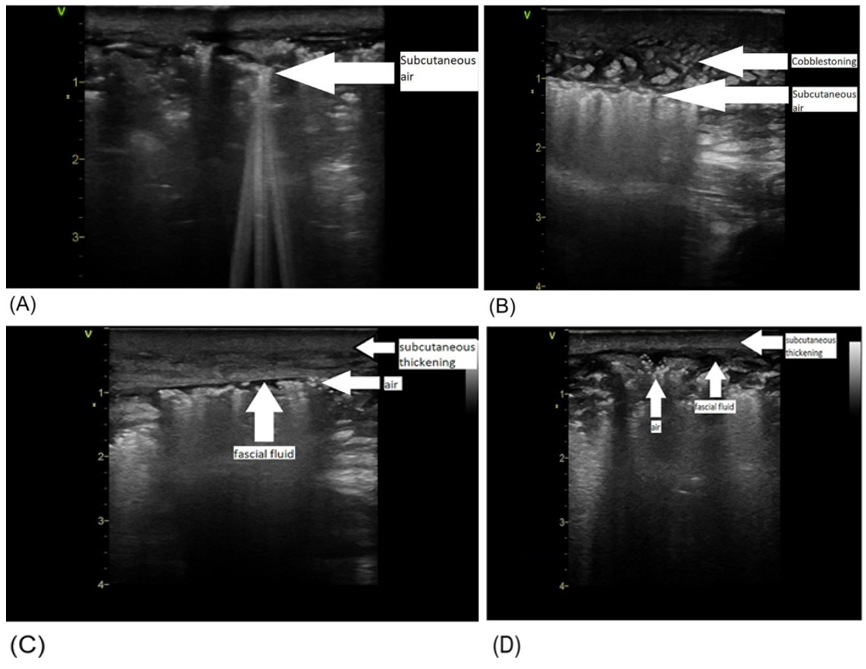
USM də NYTİ əlamətləri: STAFF
Subcuta neous, Thickening (subkutan qalınlaşma), Air (hava), Fascial fluid(FASİAL MAYE)
Sərbəst hava gec əlamətdir və qaz əmələ gətirən bir orqanizm törədici deyilsə mövcud olmaya bilər.
NYTİ-nin klinik bir diaqnoz olduğunu və diaqnozun qoyulması üçün radioqrafik müayinələrin vacib olmadığını xatırlatmaq lazımdır. Düz qrafiyalar yumşaq toxuma havasının təyini üçün aşağı dəqiqlikdədir, KT və MR vaxt aparıcı ola bilər. Acil həkiminin klinik olaraq NYTİ şübhəsi yüksək isə, KT və MRT dən əvvəl cərrah konsultasiyası istəməsi məsləhət görülür.
NYTİ-lı xəstənin cərrahi müalicəsini gözləyərkən, xəstələrə maye köçürülməli, erkən geniş spektrumlu antibiotiklər başlanmalı və maye bəs etmirsə vazopressorlar başlanmalıdır.
NYTİ-dən şübhələnilirsə uyğun yükləmə dozları ilə geniş spektrumlu antibiotik empirik başlanmalıdır. Metisilinə rezistent Staphylococcus aureus(MRSA), qram pozitiv, qram negativ və anaerob bakteriyaları əhatə etmək lazımdır.
Fourner qanqrenası
Perineal, genital və perianal sahəni tutan polimikrobiyal, sinergik və infektiv nekrotizan fassit vəziyyətidir. Klassik olaraq 45 yaş və üstü kişilərdə görülür, 10-15% hallarda qadınlarda da görülə bilir. Tipik olaraq sadə bir abses olaraq başlayır, əsasən də immun çatışmazlığı olan kişilərdə çox sürətli şəkildə ağırlaşaraq, dəri altı damarlarda mikrotrombozlara səbəb olur, bunun nəticəsi olaraq da qanqrena əmələ gəlir.
Erkən simptomlar adətən qaşıntıyla birlikdə genital və ya peritoneal ağrı, hərarət və letargiyanın olduğu prodromal dövrlə başlayır. Sonrasında ödem və qızarıqlıq gəlir. Ağırlaşmış fournier qanqrenasında lokal əlamətlər və simptomlar pis gedişlidir, krepitasiya və ekximoz mövcuddur. Radiolojik müayinələr uroloq konsultasiyasını və müalicəni gecikdirməməlidir.

Müalicə
Maye yüklənməsi və qram pozitiv, qram neqativ və anaerobik əhatəli antibiotik müalicəsi ilə edilir. Acil şöbəsində penisillin qrupu, metronidazol və əlavə olaraq 3-cü nəsil sefalosporinlər və ya aminoqlikozidlərlə üçlü müalicə başlanıb, uygun konsultasiyalardan sonra genişləndirilməlidir. Hər 6 saatda bir 3,375-4,5 qram İV piperasilin-tazobaktam və ya hər 8 saatda 0,5-1 qram İV meropenem və vankomisin məsləhət görülür. Geniş cərrahi müdaxilə üçün uroloq konsultasiyası istənilir. Əgər prosesə perianal nahiyyə də qoşulursa əməliyyatın icrasında ümumi cərrah iştirak etməlidir. Antibiotik müalicəsinə klindamisin və ya metronidazol əlavə olunması fayda verir.
Klostridial mionekroz ( Qazlı qanqrena) Travmayla əlaqəli və spontan ola bilər.
Travmaya bağlı qazlı qanqrenanın ən əsas törədicisi Clostridium Perfringensdir. Şiddətli ağrı ilk əlamətidir. Dəri başlanğıcda soluq rəngdə , sürətlə bənövşəyi rəng alır. Gecikmiş dövrdə dəri altı toxumada qaz aşkarlanır.
Spontan qazlı qanqrena da isə törədici Clostridium septicumdur. Xüsusilə qastrointestinal bəd xassəli və neytropenik xəstələr risk qrupunu əmələ gətirir. C.septicum bağırsaq florasından hemotagen yolla yayılım ilə infeksiyaya səbəb olur.
Müalicə: erkən cərrahi müdaxilə, antibiotik başlanması və dəstək müalicə. Klostridial mionekroz müailəcisində penisillin G (6×4 milyon unit) + klindamisin (3x900mg/gün) başlanmalıdır.
Nəticə
Sellülit 10 sm-dən geniş ərazini tutursa, sistemik əlamətləri varsa, periorbital nahiyəni tutursa, ev şəraitində baxımı mümkün deyilsə , yanaşı gedən xəstəliyi varsa xəstəxana şəraitində müalicə almalıdır.
DYTİ əlaməti var, sistemik toksiklik və ağırlaşma yox → Ambulator müalicə , oral antibiotik → Amoksisilin-klavulunat və ya sefaleksin və ya klindamisin
Sistemik əlamətləri var, yanaşı gedən xəstəliyi var (diabet, venoz çatışmazlıq, piylənmə). Ağırlaşma ola bilər → qısa müddətli xəstəxana yatışı, başlanğıcda parenteral müalicə, sonrasında oral davam edilməli → Ampisilin-sulbaktam və ya sefazolin və ya klindamisin , Seftriakson (baş-boyun nahiyəsi yerləşimində)
Toksik görünüm, temperatur, taxikardiya, taxipnoe və hipotenziya → xəstəxanaya yatırılaraq parenteral müalicə → ampisilin-sulbaktam, sefazolin, seftriakson və ya klindamisin Penisilin allergiyası və ya MRSA ehtimalı varsa vankomisin və ya MRSA təsirli antibiotik
Sepsis və ya həyati təhlükəli infeksiya → reanimasion müşahidə, təcili cərrah konsultasiyası və parenteral antibiotik → vankomisin və ya MRSA təsirli antibiotik + Piperasilin-tazobaktam və ya karbapenem.
İstinadlar
- Tintinalli’s emergency medicine
- https://www.idsociety.org/practice-guideline/skin-and-soft-tissue-infections/#Introduction
- Klimik Derg. 2020; 33(3): 200-12 Deri ve Yumuşak Doku Enfeksiyonları
- https://www.uptodate.com/contents/cellulitis-and-skin-abscess-epidemiology-microbiology-clinical-manifestations-and-diagnosis?search=deri%20yumu%C5%9Fak%20doku%20enfek&source=search_result&selectedTitle=7~150&usage_type=default&display_rank=7
- https://www.uptodate.com/contents/necrotizing-soft-tissue-infections?search=nekrotizan%20fasiit&source=search_result&selectedTitle=1~113&usage_type=default&display_rank=1
- https://www.uptodate.com/contents/clostridial-myonecrosis?search=nekrotizan%20fasiit&topicRef=7662&source=see_link
- https://www.acilcalisanlari.com/fournier-gangreni.html
- https://acilci.net/nekrotizan-yumusak-doku-enfeksiyonlari/